دیابت یا بیماری قند: از علائم بیماری تا درمان آن

دیابت نوع یک و دو، شایعترین بیماری دیابت یا بیماری قند هستند. در این مطلب به انواع هورمونها مانند گلوکاگون و انسولین و همچنین انواع دیابت، خواهیم پرداخت.
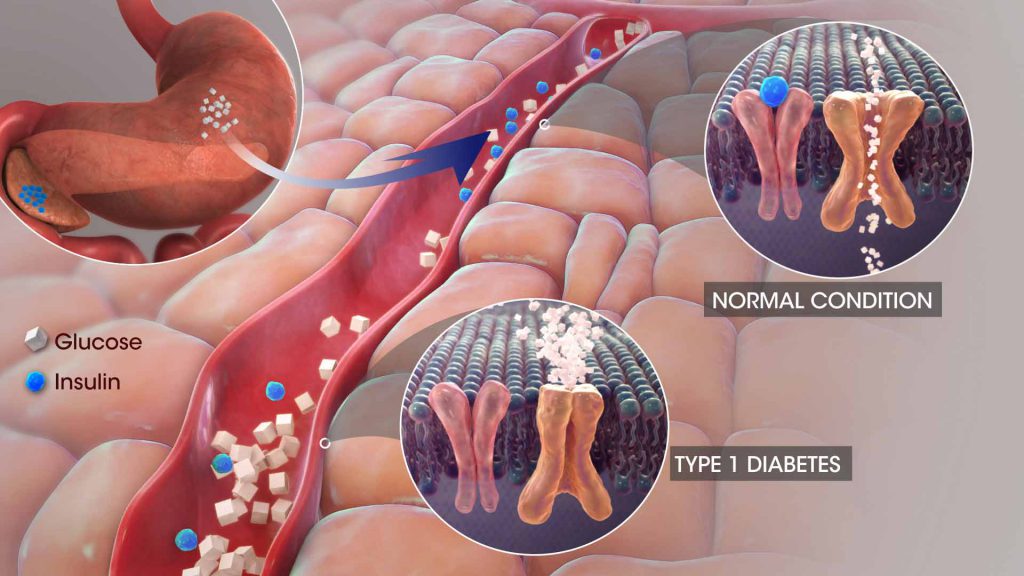
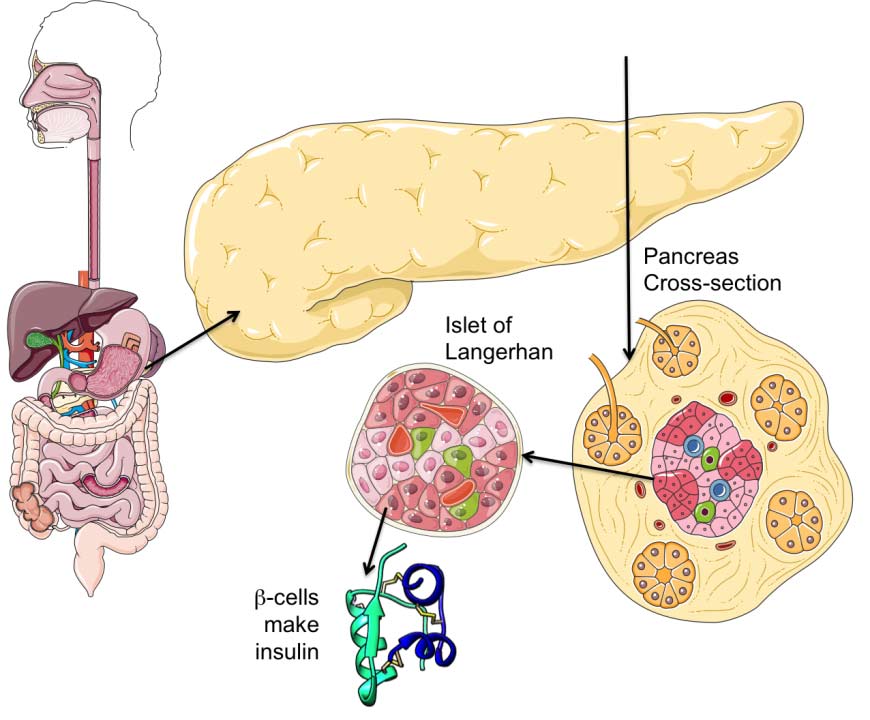
دیابت یا بیماری قند هنگامی بهوجود میآید که هورمون انسولین، عامل تنظیمکنندهی قند خون، یا بهاندازهی کافی در بدن تولید نمیشود یا بافتهای بدن به آن به درستی پاسخ نمیدهند. در نتیجه سوختوساز قند در بدن مختل میشود و قند خون از حد طبیعی خود بالاتر میرود، و در نهایت علایم شاخص دیابت به صورت پرخوری، پرنوشی و پرادراری ظاهر میشود. هورمون انسولین که از سلولهای جزایر لانگرهانس در غدهی لوزالمعده به درون خون ترشح میشود، کارکردهای مختلفی در بدن دارد، برای مثال ورود قند را از خون به درون سلولها تسهیل میکند تا سلولها بتوانند برای تامین انرژی خود از آن استفاده کنند. در صورت کمبود یا عدم تاثیر انسولین، قند نمیتواند وارد سلولها شود، در نتیجه قند خون بالا میرود.
بالا رفتن قند خون علاوه بر ایجاد علائم حادی که در بالا به آن اشاره شد، در درازمدت باعث آسیب رساندن به تقریبا هر عضو حیاتی بدن از جمله قلب، مغز، چشم، کلیهها و… میشود. لوزالمعدهی مبتلایان به این نوع دیابت، انسولین تولید میکند، اما این مقدار آنقدر کافی نیست که سطح قند خون یا گلوکز را در حد عادی حفظ کند. یک عامل مهم در ایجاد مقاومت به انسولین و بالا رفتن قند خون در این بیماران چاقی آنها است. دیابت نوع دو نیز درمانی ندارد، اما کارهای مختلفی میتوان برای درمان و نیز پیشگیری از آن انجام داد. برای کنترل و جلوگیری از این بیماری باید رژیم غذایی سالم مصرف کرد، به مقدار کافی ورزش کرد و وزن خود را متعادل نگه داشت.
بیمارانی که این اقدامها در آنها موثر واقع نشود، معمولا تحت درمان با قرصهای خوراکی پایینآورندهی قند خون قرار میگیرند؛ البته ممکن است در درازمدت این قرص ها تاثیر خود را از دست بدهند و بیمار مجبور شود با تزریق انسولین، قند خون خود را طبیعی نگه دارد. کنترل دقیق دیابت و طبیعیکردن قند خون در هر دو نوع این بیماری میتواند باعث جلوگیری از بروز عوارض درازمدت تهدیدکنندهی ناشی از آن شود و عمر طبیعی بیماران را تضمین کند. بهصورت طبیعی، بدن شما قند و کربوهیدرات را به گلوکوز تبدیل میکند. گلوکز در واقع سوخت سلولهای بدن است اما سلولها به انسولین نیز نیاز دارند. انسولین هورمونی در جریان خون شما است که به سلولها کمک میکند گلوکز را به میزان کافی جذب و استفاده کنند.
دیابت نوع یک (وابسته به انسولین)
دیابت ناشی از واکنش ایمنی (Type 1A)، یک اختلال ناهمگون ناشی از جهشهای (اتوزومال مغلوب و وابسته به X مغلوب) شناخته شده و همچنین توارث چندژنی/تکژنی است. این نوع دربرگیرنده ۵ الی ۱۰ درصد از انواع دیابت است، در این نوع از دیابت، تخریب سلولی سلولهای بتا در پانکراس اتفاق میافتد. علت اصلی از دست رفتن سلولهای بتا، تخریب سلولی ناشی از «واکنش ایمنی سلولی» است. در پی این تخریب، مارکرهایی در خون رها میشوند که شامل آنتیبادی علیه انسولین، اتوآنتیبادیهای گاد (GAD۶۵)، اتوآنتیبادی تیروزینفسفاتاز IA-۲ و IA-۲β است. این مارکرها ممکن است در ۸۵ الی ۹۰ درصد از مبتلایان دیده شود. ارتباطی میان اچالایهای خاص و این نوع از دیابت هم مشاهده شده است. در پی تخریب سلولهای بتا توسط لنفوسیتها ترشح انسولین کاهش مییابد؛ تا جاییکه انسولین موجود نمیتواند قند خون را تنظیم کند.
معمولا بعد از از دست رفتن ۸۰ تا ۹۰ درصد از سلولهای بتا است که هایپرگلایسمی اتفاق میافتد و ممکن است دیابت تشخیص داده شود. در این مرحله بیمار نیازمند انسولین خارجی است تا از بروز «کتوز» جلوگیری و هایپرگلایسمی و همچنین متابولیسم چربی و پروتئین، کنترل شود. دیابت نوع یک به دیابت وابسته به انسولین نیز معروف است. در گذشته به دلیل اینکه این نوع از دیابت بیشتر در کودکی رخ میداد، به آن دیابت دوران نوجوانی میگفتند. دیابت نوع یک وضعیتی است که سیستم ایمنی خودکار بدن باعث آن میشود. این وضعیت زمانی اتفاق میافتد که سیستم ایمنی بدن با استفاده از آنتیبادیهای خود به پانکراس حمله میکند. به همین دلیل، پانکراس آسیبدیده در بدن افرادی که به دیابت نوع یک مبتلا هستند، انسولین تولید نمیشود.
این نوع از دیابت میتواند نوعی استعداد ژنتیکی باشد. همچنین معیوب بودن سلولهای بتا در پانکراس نیز میتواند دلیلی بر ابتلای فرد به دیابت نوع یک باشد. ابتلا به دیابت نوع یک فرد را با خطرات زیادی روبرو میکند. بسیاری از این خطرات از آسیبدیدگی مویرگهای چشم (رتینوپاتی دیابتی)، سیستم عصبی (نوروپاتی دیابتی) و کلیهها (نفروپاتی دیابتی)، منشا میگیرند. البته مشکلات جدیتری هم هستند که از آنها میتوان به بیماریهای قلبی و سکته اشاره کرد. تنها روش کنترل دیابت نوع یک، تزریق انسولین در لایهی چربی زیر پوست است. انواع مختلفی از انسولین در بازار موجود است.
پمپهای انسولین روشی برای تزریق انسولین هستند که نزدیکترین حالت ممکن به ترشح طبیعی انسولین از لوزالمعده است. خود دستگاه پمپ تقریبا بهاندازهی کف دست است. هر پمپ از سه قسمت تشکیل شده است؛ یک مخزن قابل تعویض انسولین که در داخل دستگاه قرار دارد و مجموعهی تزریق که شامل یک سوزن مخصوص و لولهی لاستیکی رابطی است که سوزن را (که در زیر پوست قرار دارد) به مخزن انسولین متصل میکند. هر پمپ دارای برنامهای است که بهطور خودکار غلظت متناسبی از انسولین را در طول ۲۴ ساعت به زیر پوست تزریق میکند.
زمان و مقدار انسولین مورد نیاز برای وعدههای غذایی نیز توسط فرد دیابتی تنظیم میشود. پمپهای جدید بهراحتی میتوانند بر اساس میزان قند خون فعلی و مقدار کربوهیدرات غذا و حتی مدت زمانی که از تزریق قبلی گذشته است، مقدار انسولین مورد نیاز برای تزریق در وعدهی کنونی غذا را محاسبه کنند. همچنین این پمپها دارای زنگ خطر نیز هستند و بهعنوان مثال در صورت فراموش کردن تزریق انسولین و یا قطع جریان انسولین به فرد دیابتی هشدار میدهند. مهمترین مانع در استفاده از پمپهای انسولین قیمت بسیار زیاد آنهاست.
دیابت نوع دو (غیروابسته به انسولین)
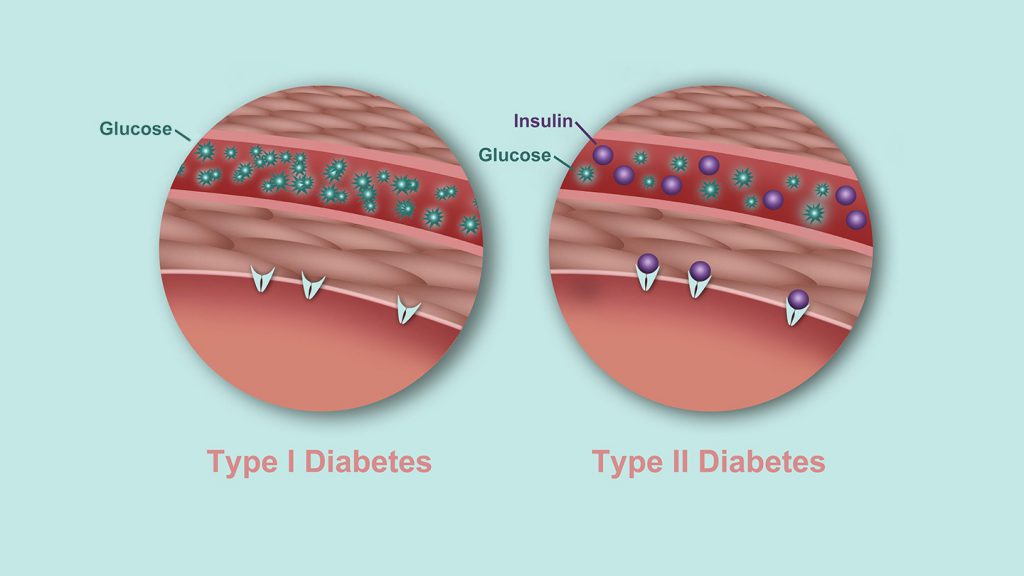
انسولین هورمونی است که بهصورت طبیعی در بدن تولید میشود. پانکراس آن را تولید میکند و زمانی که غذا میخورید آن را در بدن آزاد میسازد. انسولین کمک میکند قند موجود در جریان خون به سلولهای سراسر بدن منتقل شود و در آنجا به عنوان انرژی مورد استفاده قرار میگیرد. اگر دیابت نوع دو داشته باشید، بدن شما نسبت به انسولین مقاوم میشود و دیگر از این هورمون به شکل موثر استفاده نمیکند. همین مسئله، پانکراس را وادار میکند تا بیشتر کار کند و انسولین بیشتری تولید کند. با گذشت زمان، این عمل میتواند به سلولهای پانکراس آسیب برساند و به تدریج ممکن است پانکراس شما دیگر قادر به تولید انسولین نباشد.
اگر بدنتان به مقدار کافی انسولین تولید نکند یا اگر از آن به شکل موثری استفاده نکند، گلوکز در جریان خون جمع میشود و باعث میشود بدن نیازمند انرژی باشد. پزشکان نمیدانند دقیقا چه چیزی باعث آغاز این سلسله رویدادها میشود. شاید این وضعیت به دلیل اختلال عملکرد سلولهای پانکراس یا به دلیل اخلال در پیامرسانی سلولی بهوجود بیاید. در برخی افراد، کبد، بیش از حد گلوکز تولید میکند. همچنین ممکن است دیابت نوع دو به دلیل استعداد ژنتیکی بروز کند. همچنین، استعداد ژنتیکی در مورد چاقی نیز وجود دارد که چاقی هم میتواند خطر ابتلا به دیابت نوع دو را افزایش دهد. پژوهشها برای پیبردن به دلایل ابتلا به دیابت نوع دو همچنان ادامه دارد.
اين ديابت به دیابت بزرگسالان نيز معروف است؛ ۹۵ درصد از پروندههای دیابت بین بزرگسالان، مربوط به دیابت نوع دو هستند. این نوع از دیابت ابتدا به دیابت بزرگسالان شهرت داشت؛ اما رفتهرفته و با بیشتر شدن کودکان چاق و نوجوانانی که اضافهوزن دارند، این بیماری در بین افراد این ردهی سنی نیز شیوع پیدا کرده است. دیابت نوع دو همچنین به دیابت غیر وابسته به انسولین نیز مشهور بوده است. دیابت نوع دو معمولا خفیفتر از دیابت نوع یک است. با اینحال نادیده گرفتن آن مسلما عواقب سختی در پی خواهد داشت. این عواقب معمولا در مویرگهایی اتفاق میافتند که وظیفهی رساندن خون به کلیهها، اعصاب و چشمها را دارند.
در بدن افرادی که دیابت نوع دو دارند، پانکراس معمولا مقداری انسولین تولید میکند. اما مشکل اینجا است که این مقدار از انسولین یا برای بدن کافی نیست، و یا سلولها نسبت به آن مقاوم شدهاند. مقاومت به انسولین و یا عدم حساسیت نسبت به آن، در درجهی اول در چربی، کبد و سلولهای عضلانی اتفاق میافتد. افرادی که اضافهوزن آنها ۲۰ درصد بالاتر از حد طبیعی باشد، معمولا بیشتر به این نوع بیماری و عوارض دیابت دچار خواهند شد. این افراد در مقابل انسولین مقاومت دارند و این باعث میشود پانکراس برای تولید انسولین بیشتر و بیشتر تلاش کند. اما با اینحال باز هم میزان انسولین کافی برای کنترل قند خون وجود ندارد.
دیابت نوع دو پیشرفتکننده است و بر همین اساس بیمار باید از داروهای مخصوص دیابت نیز استفاده کند. دانشمندان دریافتهاند که با تزریق اسفنجهای پلیمری به بافت بدن بیماران مبتلا به دیابت نوع دو، رابطه میان چربی و بقیهی قسمتهای بدن از نو شروع میشود در نتیجه از افزایش وزن جلوگیری میشود. در پژوهشهای جدیدی در مورد دیابت نوع دو، پژوهشگران دریافتهاند که کاشت اسفنجهای پلیمری در بافت بدن میتواند راهی جدید را در مورد این بیماری باز کند. پژوهشگران دانشگاه کارولینای جنوبی در کلمبیا دریافتند که موشهای چاق مبتلا به دیابت نوع دو با رژیم غذایی با چربی بالا که در بافت بدن آنها از اسفنجهای پلیمری کار گذاشته شده بود پس از سه هفته میزان افزایش وزن و قند خون کمتری نسبت به موشهای مشابه بدون درمان داشتند.
دیابت بارداری
بهدلیل تغییر سبک زندگی و نوع تغذیه در سالهای اخیر، شاید یکی از نگرانیهای خانمهای باردار ابتلا به دیابت بارداری باشد. دیابت بارداری درواقع افزایش سطح قند خون در زمان بارداری است که در بعضی از زنان ایجاد میشود و معمولا بین هفتههای ۲۴ تا ۲۸ بارداری اتفاق میافتد. ابتلا به دیابت بارداری به این معنا نیست که شما قبل از بارداری دیابت داشتهاید یا بعد از زایمان هم دچار دیابت خواهید شد. با این حال دچار شدن به دیابت بارداری احتمال ابتلای شما را به دیابت نوع دو افزایش خواهد داد. علت اصلی دیابت بارداری مشخص نیست اما احتمالا هورمونها در ایجاد آن موثرند. در زمان بارداری بدن شما بعضی از هورمونها را بیشتر تولید میکند؛ برای مثال: لاکتوژن جفتی انسانی (HPL) و هورمونهایی که مقاومت به انسولین را افزایش میدهند. این هورمونها روی جفت تاثیر میگذارند و مانع از سقط جنین میشوند.
با گذشت زمان مقدار این هورمونها در بدن افزایش مییابد و درنتیجه ممکن است سبب ایجاد مقاومت به انسولین شود. انسولین کمک میکند تا گلوکز موردنیاز برای تولید انرژی، از طریق خون وارد سلولها شود. بدن در زمان بارداری کمکم نسبت به انسولین مقاوم میشود و میزان گلوکز بیشتری در جریان خون باقی میماند. اگر مقاومت به انسولین شدت پیدا کند، سطح قند خون غیرطبیعی میشود؛ این موضوع منجر به دیابت بارداری میشود. بعضی از پزشکان بررسی دیابت بارداری را با آزمایش چالش گلوکز شروع میکنند؛ این آزمایش نیازی به آمادگی اولیه ندارد. برای این آزمایش باید محلول گلوکز را بنوشید و یک ساعت بعد آزمایش خون انجام دهید.
اگر سطح قند خونتان بالا باشد، ممکن است که پزشک آزمایش تحمل گلوکز خوراکی (GTT) را برایتان تجویز کند. دیابت بارداری به دو دسته تقسیم میشود: دیابت بارداری دستهی یک، تنها با رژیم غذایی مناسب کنترل میشود؛ اما در دیابت بارداری دستهی دوم، فرد باید برای کنترل دیابت خود حتما از انسولین یا داروهای خوراکی استفاده کند. در صورتی که به دیابت بارداری مبتلا هستید، درمان شما وابسته به سطح قند خون بدنتان درطول روز خواهد بود. در بیشتر مواقع، پزشک از شما میخواهد که سطح قند خونتان را قبل و بعد از مصرف غذا اندازه بگیرید و شرایط شما را با تغذیهی سالم و ورزشهای منظم مدیریت میکند؛ در بعضی از موارد تزریق انسولین تجویز میشود.
براساس گزارشها، فقط ۱۰ تا ۲۰ درصد از زنان مبتلا به دیابت بارداری برای کنترل بیماریشان به تزریق انسولین نیاز دارند. درصورتی که دیابت بارداری شما بهدرستی مدیریت نشود، فشار خون شما درطول بارداری بالا خواهد ماند. این موضوع میتواند سبب ایجاد خطرات احتمالی شود و روی کودکتان تاثیر بگذارد. بهعنوان مثال ممکن است کودک بعد از تولد دچار مشکلاتی مانند وزن بالا درهنگام تولد، سختی در تنفس، قند خون پایین و دیستوشی شانه (shoulder dystocia)، شود.
نواقص ژنتیکی سلولهای بتا
دیابت شیرین نوزادی، گروه ناهمگون دیگری از دیابتیها را تشکیل میدهد که تا ۶ ماهگی بروز پیدا میکند و یکی از هر ۲۰۰ هزار تولد زنده را درگیر میکند. این نوزادان در زمان بارداری، کوچک هستند و چربی زیرپوستی تحلیلیافته دارند. انواع تکژنی دیابت، گروه ناهمگونی (هتروژن) از دیابتیها را تشکیل میدهند که توسط یک «جهش ژنتیکی» ایجاد و با اختلال ترشح انسولین مشخص میشوند. تخمین زده میشود که ۵ درصد از تمام انواع دیابت ناشی از این جهشها است، با این حال تشخیص دقیق، اهمیت زیادی در درمان پروگنوز و ریسک در افراد خانواده دارد. شایعترین نوع معمولا با بروز افزایش قند در سنین پایین (زیر ۲۵ سال) مشخص میشود که دیابت با سن بروز جوانان (MODY) نامیده میشوند. توارث این نوع «اتوزومال مغلوب» است؛ اختلالات در ۶ محل ژنی تاکنون برای این بیماری شناخته شده که شایعترین آن روی کروموزم ۱۲ در فاکتور رونویسی هپاتیک، معروف به جهش “HNF-۱α” است.
جهش ژن گلوکوکیناز روی کروموزوم ۷p قرار دارد، منجر به تولید مولکول معیوب گلوکوکیناز که عامل تبدیل گلوکز به گلوگز-۶-فسفات و تحریک ترشح انسولین است، میشود. بهعلت این جهش مقادیر بالاتری از گلوکز لازم است تا منجر به ترشح معمول انسولین شود. فرم نادرتر جهش در سایر فاکتورهای رونویسی مانند، “HNF-۴α”، “HNF-۱β”، “IPF-۱” و “NeuroD۱” است. آزمایشهای ژنتیکی برای این نوع معمولا در مواردی که سن بروز دیابت پایین است، علایم غیرمعمول بسته به دیابت نوع یک و دو مشاهده میشود یا سابقه خانوادگی قوی از این نوع وجود دارد، توصیه میشود. جهشهای نقطهای روی «دیانای میتوکندریها» که بهطور انحصاری از مادر به ارث میرسد (اختلال NIDDM) با بروز دیابت و ناشنوایی مرتبط است. شایعترین فرم جهش موقعیت ۳۲۴۳ در tRNA ژن لوسین است.
اختلال ژنتیکی عملکرد انسولین
زنان ممکن است در این نوع از دیابت، صفات بدنی مردانه را نشان دهند و تخمدانهای بزرگ شده کیستی داشته باشند. در گذشته این سندرم یک نوع مقاومت به انسولین بهحساب میآمد. لپرچانیسم و رابسون مندلهال، دو سندرم در کودکان است که در آنها بیمار مقاومت شدید به انسولین دارد.
بیماریهای پانکراس برونریز
دیابت یکی از عوارض «پانکراتیت» مزمن است. در این نوع دیابت تخریب کل غدد درونریز پانکراس به وجود میآید و در این بیماران احتمال بروز هایپوگلایسمی در پی درمان بیشتر میشود. غیر از پانکراتیت، دیابت میتواند عارضهی هر نوع صدمه وارد شده به پانکراس شامل عفونتها، برداشتن پانکراس و سرطان پانکراس، باشد.
اختلالات غدد درونریز
چندین هورمون میتوانند با عملکرد انسولین مقابله کنند که ترشح بیش از حد هر یک از آنها میتواند منجر به دیابت شود. معمولا این اختلال در افرادی دیده میشود که از قبل بهعلت نواقص ترشح انسولین، مستعد دیابت هستند. افزایش هورمون رشد و کورتیزول از اختلالات شایع هورمونی منجر به دیابت هستند.
دیابت بیمزه
دیابت بیمزه (DI) یک بیماری نادر است و زمانی اتفاق میافتد که کلیههای شما قادر به حفظ آب نیستند. دلیل این نامگذاری این است که این نوع از دیابت باعث بالا رفتن سطح قند خون نمیشود. دیابت بیمزه را نباید با دیابت شیرین اشتباه گرفت زیرا این دو عارضه هیچ رابطهای با یکدیگر ندارند و دیابت شیرین بسیار شایعتر از دیابت بیمزه است. این بدان معنی است که شما میتوانید بدون داشتن دیابت شیرین نیز به این بیماری مبتلا شوید؛ در واقع، این وضعیت میتواند در بدن هر کسی اتفاق بیافتد. دیابت شیرین به دلیل مقاومت به انسولین رخ میدهد و منجر به بالا رفتن قند خون میشود اما دیابت بیمزه ناشی از تولید هورمون غیرطبیعی در مغز است که برای جلوگیری از ادرار بیش از حد و حفظ آب در بدن ترشح میشود. بدون وجود این هورمون کلیهها دائما در حال تولید ادرار هستند.